Презентация цирроз печени и его осложнения. Презентация цирроз печени и его осложнения Осложнения при циррозе печени
Нажав на кнопку "Скачать архив", вы скачаете нужный вам файл совершенно бесплатно.
Перед скачиванием данного файла вспомните о тех хороших рефератах, контрольных, курсовых, дипломных работах, статьях и других документах, которые лежат невостребованными в вашем компьютере. Это ваш труд, он должен участвовать в развитии общества и приносить пользу людям. Найдите эти работы и отправьте в базу знаний.
Мы и все студенты, аспиранты, молодые ученые, использующие базу знаний в своей учебе и работе, будем вам очень благодарны.
Чтобы скачать архив с документом, в поле, расположенное ниже, впишите пятизначное число и нажмите кнопку "Скачать архив"
Подобные документы
Патология, клинические проявления цирроза печени. Микроскопия печени. Классификация по Чайльду-Пью. Диагностика, осложнения, лечение, диета. Лечение отечно-асцитного синдрома и печеночной энцефалопатии. Купирование пищеводно-желудочного кровотечения.
презентация , добавлен 13.03.2016
Причины возникновения хронического прогрессирующего процесса в печени. Основные факторы, патогенез цирроза печени. Клинические признаки болезни и характеристика возможных осложнений. Диагностика цирроза печени, его лечение и методы профилактики.
презентация , добавлен 28.09.2014
Анализ ведущих симптомов при поражении печени и их дифференциальная диагностика. Поражение органов кроветворения (миелопролиферативные заболевания). Основания для постановки диагноза "Цирроз печени токсической этиологии, стадия сформировавшегося цирроза".
история болезни , добавлен 14.12.2010
Терапевтическая характеристика цирроза печени как тяжелого заболевания, сопровождающегося необратимым замещением паренхиматозной ткани печени фиброзной соединительной тканью. Эпидемиология, этиология, патогенез, клиника, осложнения и диагностика цирроза.
презентация , добавлен 06.04.2011
Этиология и патогенез циррозов печени. Понятие о гемостазе. Морфологическое определение цирроза печени. Плазменные факторы свёртывания крови. Изменения показателей свёртывания при циррозе. Классификация и этиологические варианты цирроза печени.
курсовая работа , добавлен 17.01.2011
Разграничительные признаки цирроза и гепатита. Глубокая методическая скользящая топографическая пальпация по Образцову-Строжеско. Лечение цирроза печени. Основные симптомы констриктивного перикардита, эхинококкоза печени и хронического гепатита.
история болезни , добавлен 28.10.2009
Строение печени и ее функции в организме человека. Классификация цирроза печени. Основные методы исследования в гистологии. Алгоритм действий приготовления гистологического препарата. Выявление цирроза печени на основании гистологического исследования.
дипломная работа , добавлен 29.06.2015
Проф. Гейченко В.П.

Цирроз печени
прогрессирующее диффузное полиэтиологическое заболевание печени, которое является конечной стадией развития хронического гепатита с неблагоприятным течением, следствием нарушения оттока желчи и крови с печени или генетически обусловленных метаболических дефектов и характеризуется значительным уменьшением количества клеток печени, которые функционируют, резко выраженной фиброзной реакцией, перестройкой структуры паренхимы и сосудистой печеночной сети с развитием портальной гипертензии и образованием структурно –аномальных регенераторных узлов.

На основании классификации МКХ-10,клинической классификации
(Лос- Анджелес,1994) с дополнением (2008),приказа МОЗ Украины
№ 271 от 13.06.2005 выделяют:
1.По этиологии:
вирусный;
алкогольный;
токсический;
аутоиммунный – вследствие аутоиммунного гепатита;
вследствие метаболических нарушений (первичный или вторичный биллиарный цирроз);
застойный – вследствие венозного застоя в печени;
криптогенный цирроз - с невидимой или не установленной этиологией.

2. По морфологической характеристике:
микронодулярный;макронодулярный;
смешанный (микро-, макронодулярный)
3. По активности прогрессирования:
подострый (гепатит- цирроз);
активный:
а) быстро прогрессирующий (активный); б) медленно прогрессирующий (активный)
латентный;
неактивный;

4. По тяжести течения:
компенсированный;
субкомпенсированный;
декомпенсированный
5. Осложнения:
печеночная кома;
кровотечение из варикозно – расширенных вен пищевода и желудка, геморроидальных вен;
бактериальный перитонит;
тромбоз воротной вены;
гепаторенальный синдром;
цирроз- рак

Диагноз цирроз печени выставляют при наличии:
1 .Гепатомегалии, спленомегалии;
2. Морфологических признаков цирроза (фиброзные изменения и узловая регенерация);
3. Инструментального подтверждения портальной гипертензии (наличие варикозно-расширенных вен при УЗИ, ФГДС, ректоскопии);
4. Инструментального и лабораторного подтверждения гепато-лиенального синдрома и гиперспленизма (выявление гепато-спленомегалии при УЗИ, анемии, лейкопении, тромбоцитопении);
5. Нарушения функциональных проб печени;

6. Синдрома малой печеночной недостаточности:
нарушение детоксикационной функции печени (телеангиоэктазии, пальмарная эритема, нарушение метаболизма лекарств, гормональные нарушения: импотенция, гинекомастия у мужчин, нарушение менструального цикла у женщин);
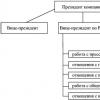
Желтуха считается патологическим состоянием организма, в результате чего возникает окрашивание кожного покрова, слизистых оболочек и глазных склер в желтый цвет. Желтуха - один из главных признаков заболевания печени как инфекционного, так и неинфекционного характера. Поставить диагноз желтуха опытному врачу не составит большого труда, гораздо сложнее определить причину, вызвавшую данную патологию. Для того чтобы начать эффективную терапию вызвавшего желтуху заболевания, необходимо правильно поставить диагноз и уметь отличать патологические состояния друг от друга.
Виды и причины желтух
Желтуха возникает вследствие высокой концентрации билирубина (пигмента печени) в крови, что и является главной причиной окрашивания кожного покрова и слизистых в желтый оттенок. Билирубин образуется вследствие разрушения красных кровяных телец (эритроцитов), содержащийся в них печеночный пигмент поступает в селезенку и в печень (непрямой билирубин). Паренхиматозный орган очищает его от токсических веществ, а затем выводит прямой билирубин из организма вместе с мочой и каловыми массами.
По происхождению желтухи делятся на 3 группы:
- Надпеченочные или гемолитические - возникают по причине усиленного распада красных кровяных телец, в результате чего происходит усиленная выработка пигмента печени (билирубина).
- Печеночные или паренхиматозные - образуются в результате нарушения работы клеток печени, что в дальнейшем приводит к невозможности связывания билирубина с глюкуроновой кислотой (нужной для превращения не конъюгированного билирубина в конъюгированный).
- Подпеченочные или механические (обтурационные) - возникают из-за каких-либо препятствий, мешающих выделению с желчью печеночного пигмента в кишечник и его обратному поступлению в кровь.
Причинами надпеченочных желтух служат такие заболевания как:
- сепсис;
- талассемия;
- микросфероцитоз и соматоцитоз (наследственного характера);
- малярия;
- прием некоторых лекарственных препаратов;
- интоксикация ядовитыми веществами;
- инфаркт легкого;
- ночная гемоглобинурия (пароксизмальная);
- различные травмы печени.
Печеночная желтуха возникает по следующим причинам (инфекционного и неинфекционного характера):
- вирусные гепатиты (хронические и острые);
- циррозное поражение печени;
- гепатоз, протекающий в острой и хронической форме;
- поражения клеток печени;
- холестаз;
- синдромы Ротора, Жильбера, Дабина-Джонсона, Криглера-Найяра;
- герпетический и цитомегаловирсный гепатит;
- сальмонеллез;
- мононуклеоз (инфекционной этиологии);
- псевдотуберкулез;
- лептоспироз;
- сифилис;
- возвратный тиф;
- орнитоз;
- амебное поражение печени;
- листериоз;
- алкогольное отравление;
- интоксикация лекарственными препаратами.
Проблема с желчью вызывает такое заболевание, как холестаз. Вы можете узнать о причинах его появления и способах устранений последствий. Это позволит предотвратить начало его развития или же вовремя остановить процесс.
Подпеченочная желтуха образуется в результате таких заболеваний как:
- желчекаменная болезнь - в результате закупорки конкрементами желчных путей билирубин не выводится в кишечник;
- новообразования в печени, создающие сжимание желчевыводящих путей;
- опухоль и стеноз поджелудочной железы.
В некоторых случаях желтуха может быть ложной, то есть патология вызвана не каким-либо конкретным заболеванием, а воздействием определенных пищевых продуктов, способствующих окрашиванию кожного покрова в желтый цвет. При чрезмерном употреблении таких продуктов как апельсины, морковь и пр., содержащие каротин, у пациента может диагностироваться ложная желтуха. Главное отличие ложной желтухи от других видов патологии состоит в том, что данная форма не окрашивает слизистые оболочки и склеры глаз, а содержание билирубина в крови всегда находится в пределах нормы. Желтушный оттенок приобретает только кожный покров.

Дифференциальный диагноз
Отличить одну форму желтухи от другой поможет представленная ниже таблица:
| Надпеченочная желтуха | Печеночная желтуха | Подпеченочная (механическая) желтуха | |
| Причины | Наследственная предрасположенность, травмы печени, инфекционные заболевания, отравление алкогольными напитками и лекарственными веществами | Инфекционные и вирусные заболевания, интоксикация алкоголем и медикаментами | Закупорка желчевыводящих протоков, вызванная опухолями и камнями |
| Цвет кожных покровов | Желто-лимонный бледный | Желтый с оранжевым оттенком | Серо-желтый, иногда зеленоватый оттенок |
| Кожный зуд | Не возникает | Периодический | Постоянный |
| Проявление симптомов | Слабо проявляются | Умеренные | Как слабые, так и интенсивные |
| Тяжесть в правом подреберье | Отсутствует | Присутствует только в начальных стадиях заболевания | Бывает в редких случаях |
| Боль в правом подреберье | Отсутствует | В редких случаях | Присутствует |
| Печень | Размер органа иногда увеличен | Размер органа нормальный, иногда уменьшен или увеличен | Размер печени увеличен |
| Селезенка | Увеличена | Увеличена | Нормальный размер |
| Цвет мочи | Чаще нормального цвета, но при наличии уробилина имеет темный оттенок | Темная из-за присутствия конъюгированного билирубина | |
| Кал | Нормальный цвет, иногда имеет темный оттенок | Бледного цвета | Бледного цвета |
| Биохимический анализ | Высокое содержание непрямого билирубина в крови, щелочная фосфатаза в пределах нормы, осадочная реакция отрицательная | Превышена норма прямого и непрямого билирубина, показатели осадочной реакции положительные, трансаминазы и щелочная фосфатаза повышены | Уровень прямого билирубина в крови значительно превышен. Уровень щелочной фосфатазы выше нормы, осадочная реакция отрицательная, в крови высокий уровень холестерина |
| Обследования, помогающие определить форму желтухи | Реакция Кумбса, проведение процедуры сопротивляемости эритроцитов | Бромсульфалеиновая проба, биопсия печени, лапароскопия | Чрескожная внутрипеченочная холангиография, биопсия печени, рентгенологическое обследование желчных путей и ЖКТ, лапароскопия, исследование каловых масс на присутствие в них кровяных частиц |
Как лечить желтуху
После того как определена истинная причина желтухи, важно, как можно скорее приступить к терапии выявленного заболевания:
- Лечение надпеченочной желтухи
Для лечения гемолитической желтухи используются различные медикаментозные средства:
- глюкокортикостероиды: Дексаметазон (от 20 до 217 рублей), Преднизолон (от 29 рублей);
- диуретики;
- иммунодепрессанты;
- солевые растворы.
Для лечения новорожденных детей применяется антибиотикотерапия, фототерапия, лечение ферментами. Также могут проводится такие процедуры как переливание или очищение крови (при помощи сорбентов). Взрослым при осложненной форме заболевания применяют гемотрансфузию эритроцитов, плазмоферез (очищение крови), удаление селезенки.
Во время лечения гемолитической (надпеченочной желтухи) назначается строгая диета. Пациенту рекомендуется исключить острые, жирные и копченые блюда, алкоголь. Кроме того доктор обязательно прописывает прием витаминно-минеральных комплексов. Больному также показано обильное питье (простая вода, морсы, компоты, кисели).
- Терапия печеночной формы заболевания
Лечить паренхиматозную форму желтухи необходимо комплексно.
Печеночная или паренхиматозная желтуха требует лечения такими препаратами как:
- противовирусными средства: Интерферон (от 71 до 122 рублей), Рибавирин (от 148 до 700 рублей);
- ферментативными средствами: Панкреатин (от 47 до 211 рублей), Креон (от 298 до 1 476 рублей);
- гепатопротекторами: Карсил (от 378 до 770 рублей), Эссливер-Форте (от 341 до 438 рублей), Эссенциале-Форте (от 495 до 1 290 рублей), Урсосан (от 163 до 1490 рублей).

Также при печеночной желтухе показано лечение фототерапией (УФ-лампа), плазмоферез.
- Лечение обтурационной формы
Механическая желтуха часто сопровождается печеночными коликами, которые могут спровоцировать печеночную кому и вызвать летальный исход. Поэтому лечение подпеченочной желтухи практически всегда осуществляется только хирургическими методами. Важно устранить причину механической желтухи в течение 10 суток с начала развития заболевания, в противном случае возможно осложнение в виде холангита.
Для оперативного лечения механической желтухи применяется метод эндоскопической папиллосфинктеротомии, позволяющей избавить больного от 90% камней в желчевыводящих путях. При наличии злокачественных новообразований назначается радикальная терапия (паллиативная операция), помогающая снизить уровень холестаза.
Диета
Немаловажную роль в лечении паренхиматозной желтухи играет правильное питание. Рекомендовано:
- Принимать пищу необходимо дробно и небольшими порциями.
- Рекомендовано употреблять больше овощей, фруктов, нежирных сортов мяса и рыбы.
- Запрещается принимать тяжелую, жареную и острую пищу, алкоголь.
Помочь в лечении желтухи может и народные рецепты. Хорошо зарекомендовала себя кора вербы. Для приготовления лекарства 2 ст. ложки измельченной коры заливают литром воды и варят до закипания. Затем отвар рекомендуется настоять и принимать по 100 мл перед едой.
Правильно поставленный диагноз позволит начать своевременное и эффективное лечение заболевания, вернуть человеку здоровье, а в некоторых случаях сохранить больному жизнь.
Также вы можете узнать, посмотрев данный видеоролик, о механизме возникновения желтухи и нарушении обмена билирубина в организме человека.
- Главная
- Заболевания печени
- Цирроз печени: признаки, лечение, сколько с ним живут
Цирроз печени: признаки, лечение, сколько с ним живут
Цирроз печени – хроническое заболевание, сопровождающееся структурными изменениями печени с образованием рубцовых тканей, сморщиванием органа и уменьшением ее функциональности.
Цирроз может развиться на фоне длительного и систематического злоупотребления алкоголем, вирусного гепатита с последующим переходом его в хроническую форму, либо вследствие нарушений аутоиммунного характера, обструкции внепеченочных желчных протоков, холангита.
Причины цирроза печени
— Вирусный гепатит (В, С, дельта, G). Наиболее циррозогенны вирусы С и дельта, причём вирус гепатита С называют «ласковым убийцей», т. к. он приводит к циррозу печени в 97% случаев, при этом длительно заболевание не имеет никаких клинических проявлений;
— Аутоиммунный гепатит (когда организм воспринимает свои собственные клетки как чужеродные);
— Злоупотребление алкоголем, заболевание развивается через 10-15 лет от начала употребления (60 грамм/сутки для мужчин, 20 г/сутки для женщин);
— Метаболические нарушения (гемохроматоз, болезнь Вильсона Коновалова, недостаточность альфа-1-антитрипсина и др.);
— Химические токсические вещества и медикаменты;
— Гепатотоксические лекарственные препараты;
— Болезни желчевыводящих путей — обструкция (закупорка) внепечёночных и внутрипечёночных желчных путей. Цирроз печени развивается через 3-18 месяцев после нарушения проходимости желчного протока;
— Длительный венозный застой печени (констриктивный перикардит, венооклюзионная болезнь, сердечная недостаточность)
К сожалению, нередко причину, вызвавшую цирроз, выявить невозможно, в таком случае его называют криптогенным циррозом (т.е. с неизвестной причиной).
Симптомы цирроза печени
В течение длительного времени, годами возможно слабое проявление симптоматики или почти полное её отсутствие. Наиболее распространенные жалобы: слабость, утомляемость, тянущие ощущения в области печени.
Признаками заболевания могут быть сосудистые «звездочки», расширения мелких кровеносных капилляров кожных покровов плечевого пояса, эритема кистей рук («печёночные ладони») и т.д.
С развитием болезни происходит формирование портальной гипертензии (застой крови и повышение давления в воротной вене, по которой вся кровь от кишечника должна попасть в печень), с особой симптоматикой: асцит (свободная жидкость в животе), увеличение размеров селезенки, которое, зачастую, сопровождается лейкоцитопенией и тромбоцитопенией (падением в крови числа тромбоцитов и лейкоцитов), проявляется венозная сетка в области живота.
Характерным показателем наличия у пациента портальной гипертензии считается варикозное расширение вен пищевода, этот симптом диагностируется в ходе гастроскопии или рентгенологического исследования.
Появляются признаки гипопротеинемии (снижение белка), анемии, растет уровень СОЭ в крови, билирубина, активность трансаминаз. Это является показателем прогрессирования цирроза печени («активный цирроз»).
Заболевание может сопровождаться кожным зудом, проявляется желтушность, растут показатели холестерина в крови (проявление холестаза).
У пациентов нарастает снижение работоспособености, ухудшение общего самочувствия, снижение массы тела, истощение организма. Это ведет к развитию печеночной недостаточности.
К симптомам цирроза можно отнести:
- Кровоточивость десен,
- Носовые кровотечения
- Увеличение в объеме живота,
- Появление изменений со стороны сознания и поведения.
Все это говорит об осложнениях заболевания (по международной классификации это классы В и С).
Жалобы, предъявляемые больными циррозом печени:
- похудание,
- повышенная утомляемость,
- различные нарушения сознания и поведения (снижение концентрации внимания, сонливость днем, нарушение ночного сна и т.д.),
- снижение аппетита и дискомфорт в животе (вздутие, ощущение быстрого насыщения во время еды),
- желтуха (окрашивание кожи, склер в желтый цвет),
- посветление или обесцвечивание кала,
- потемнение мочи,
- боли в животе,
- отечность голеней и (или) увеличение размеров живота за счет свободной жидкости в брюшной полости (асцит),
- кровотечения: носовые, желудочно-кишечные, из десен, геморроидальные, а также подкожные кровоизлияния, частые бактериальные инфекции (дыхательных путей и др.),
- снижение полового влечения,
- у мужчин — нередко гинекомастия (увеличение молочных желез).
При осмотре больного выявляются характерные для цирроза «печеночные знаки»: сосудистые телеангиэктазии («звездочки», «паучки») на коже верхней половины туловища, эритема ладоней покраснение ладоней («печеночные ладони»), «лаковый язык» малинового цвета, «печеночный язык».
Диагностика цирроза печени
Диагностировать цирроз печени и выявить изменения в строении и функционировании внутренних органов можно с помощью ультразвукового или радиоизотопного исследования, компьютерной томографии. Лапароскопия и биопсия также помогают определить неоднородность печени и селезенки, стадию цирроза.
Начальным этапом диагностики (при первом обращении больного к врачу) является уточнение жалоб пациента и общий осмотр больного. К сожалению, из-за возможности клеток печени к восстановлению, развитие цирроза печени может долгое время быть бессимптомным.
Однако, большинство больных циррозом жалуются на общее недомогание, слабость, потерю аппетита, снижение веса, кожный зуд, боли в суставах, выпадение лобковых волос.
При пальпации живота, отмечают изменение размеров (уменьшение или увеличение) печени и ее структуры. Поверхность печени становится бугристой, а консистенция – уплотненной. Пальпация печени болезненна.
При осмотре пациента, наибольшее внимание необходимо уделить состоянию кожных покровов, ногтей, волос.
Кожа больного циррозом печени может быть желтушной. К другим проявлениям цирроза на коже относятся «сосудистые звездочки» – небольшие пятнышки расположенные обычно на коже верхней части туловища, состоящие из расширенных кровеносных сосудов и ладонной эритемой (красная окраска ладоней). Появление этих кожных знаков обусловлено неспособностью печени инактивировать женские половые гормоны вызывающие расширение кровеносных сосудов. Волосы и ногти больного тонкие и ломкие – признак нарушения обмена витаминов и железа.
В 50% случаев цирроза наблюдается увеличение селезенки.
В процессе сбора анамнестических данных (опрос больного) важно выяснить возможную причину развития цирроза (вирусный гепатит, алкоголизм).
Первый этап диагностики позволяет установить предположительный диагноз цирроза печени. Принимая во внимание тот факт, что цирроз печени подразумевает глубокую морфологическую реорганизацию печени проводят дополнительные обследования для определения морфологических характеристик поражения печени. Порой удается установить лишь морфологический тип цирроза. Увеличение размеров печени и селезенки выявляется при помощи обычной радиографии живота.
Ультразвуковое исследование (УЗИ) позволяет определить общие очертания и размеры печени, диаметр воротной вены и структуру тканей печени. Также УЗИ используют также для определения очагов злокачественного перерождения тканей печени (рак).
Радионуклидное исследование (сцинтиграфия) заключается во введении в организм радиоактивного элемента (радиофармацевтическое вещество) и наблюдением за его фиксацией в органах. Этот метод обладает меньшей разрешающей способностью, чем ультразвуковое исследование, однако, в отличии от последнего, сцинтиграфия печени предоставляет возможность оценить функцию печени. При циррозе, уменьшается способность печени захватывать и удерживать радиофармацевтические вещества. Осаждение радиофармацевтического препарата в костях таза и позвоночника является неблагоприятным признаком, говорящим о критическом снижении функции печени.
Компьютерная томография и магнитно-ядерный резонанс помогают определить очаги ракового роста в пораженной циррозом печени. Под контролем ультразвука эти очаги могут быть пунктированы, а полученные материалы исследованы на предмет гистологической принадлежности. Как уже упоминалось выше, одним из осложнений цирроза печени является злокачественная трансформация клеток печени с развитием первичного рака печени (печеночно-клеточный рак). Как правило, определение в печени очага злокачественного роста при помощи одного из методов визуализации коррелирует с повышением содержания в крови особого белка альфа-фетопротеина, который является маркером опухолевого роста.
Наиболее информативным методом диагностики внутреннего кровотечения при циррозе является фиброгастродуоденоскопия, которая позволяет рассмотреть расширенные вены пищевода, кардиальной части желудка или определить другой источник кровотечения – язва желудка или двенадцатиперстной кишки.
Биохимические исследования выявляют повышение уровня щелочной фосфатазы (норма 30-115 Ед./л (U/l)) и АСАТ(AST, аспартат аминотрансфераза, норма 5-35 Ед./л (U/l)), а так же прогрессивный рост концентрации билирубина в крови (норма связанный билирубин 0,1-0,3 мг/дл; свободный билирубин 0,2-0,7 мг/дл). Параллельно отмечается снижение фракции альбуминов крови (белки синтезируемые в печени) и повышение фракции глобулинов.
Лабораторные методы исследования:
Общий анализ крови в большинстве случаев выявляет анемию. Анемия может быть вызвана как нарушением кроветворения (недостаток железа, фолиевой кислоты), так и потерей крови во время внутренних кровотечений либо повышенным разрушением эритроцитов в селезенке при гиперспленизме. Повышение числа лейкоцитов является признаком присоединения инфекции, снижение – признаком гиперспленизма. Снижение количества тромбоцитов возникает из-за осаждения большей части тромбоцитов в увеличенной селезенке.
Лечение цирроза печени
Медикаментозное лечение цирроза печени должено осуществляться под контролем квалифицированного специалиста, а также сопровождаться неукоснительным соблюдением особой диеты (диета №5) и режима дня.
В качестве поддерживающих мер возможно применение гепатопротекторов (Урсосан при первичном циррозе).
Профилактические мероприятия
- предупреждение заражения острым вирусным гепатитом
- отказ от алкоголя
- гепатопротекторы
При гепатозе показан стол №5.
Урсодезоксихолевая кислота
Для восполнения дефицита жёлчных кислот в кишечнике, вызванного билиарной недостаточностью, целесообразно применять урсодезоксихолевую кислоту (УДХК), выпускающуюся под торговыми названиями Урсосан, Урсофальк. Дозировка 10-15 мг на 1 кг веса пациента 1 раз в день на ночь способствует восстановлению процессов пищеварения. Действие УДХК включает следующие моменты:
- увеличение поступления жёлчи и панкреатического сока в кишку за счёт стимуляции их продукции
- разрешение внутрипечёночного холестаза
- усиление сокращения жёлчного пузыря
- омыление жиров и повышения активности липазы
- повышение моторики кишечника, улучшающей смешивание ферментов с химусом
- нормализация иммунного ответа, снятие аутоиммунного поражения печени
Клеточная терапия
Традиционное лечение в основном заключается в применении фармацевтических средств для защиты печёночных клеток от повреждения, стимуляции выделения жёлчи, коррекции нарушений обмена веществ. Без сомнения это улучшает состояние больного, но не в силах остановить развитие заболевания. Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени. Однако после внедрения в клиническую практику лечения стволовыми клетками шансы победить болезнь значительно увеличились.
Осложнения при циррозе печени
Цирроз печени часто сопровождается осложнениями: обильные кровотечения из расширенных вен пищевода (кровавая рвота,при которой несвоевременная помощь чревата летальным исходом), тромбоз портальной вены, перитониты и т.д. Все эти факторы обуславливают развитие печеночной недостаточности.
Течение болезни при неактивном циррозе медленное, но прогрессирующее, при активном – быстротечное (на протяжении нескольких лет).
Неправильный образ жизни, вредные привычки, нарушение режима питания, алкоголизм запускают некротические изменения в тканях печени.
Сочетание этих факторов с вирусным гепатитом резко ускоряет переход в цирроз. Терминальная стадия заболевания независимо от формы цирроза характеризуется симптомами печеночной недостаточности вплоть до печеночной комы.
Профилактика цирроза печени
Лечебно-профилактические мероприятия у больных циррозом печени начинаются с вторичной профилактики.
Каждый больной, страдающий циррозом печени, нуждается:
1. в защитных мерах, предупреждающих заражение вирусным гепатитом. Заболевание острым вирусным гепатитом В больного циррозом печени невирусной этиологии приводит, по нашим данным, к смерти 50-60% больных в течение года с момента развития острого вирусного гепатита В;
2. в категорическом исключении алкоголя;
3. в при помощи гепатопротекторов (Урсосан). Прием этих лекарств допустим по рекомендации врача.
Реализация этих трех мероприятий оказывает отчетливое влияние на продление продолжительности жизни больных малоактивными и неактивными формами цирроза печени, которые охватывают около 80% всех больных распространенными формами цирроза печени.
При вирусных циррозах антивирусная терапия из-за малой эффективности и значительных побочных реакций широкого распространения не получила.
При алкогольных циррозах прекращение употребления алкоголя за исключением терминальных стадий заболевания дает исключительно благоприятный терапевтический эффект.
Диета. Вне выраженных обострений и тяжелых состояний обычно рекомендуется рациональное питание с ограничением острых приправ. Показан стол №5.
Первичный билиарный цирроз печени
Первичный билиарный цирроз (ПБЦ) это прогрессирующее аутоиммунное заболевание печени, когда иммунная система организма борется против своих клеток, повреждая и уничтожая их.
ПБЦ характеризуется поражением желчных протоков, которое приводит к развитию цирроза - диффузного заболевания печени, при котором происходит гибель ткани и постепенная ее замена на грубую фиброзную ткань (фиброз печени). А также образованием крупных или мелких узлов рубцовой ткани, изменяющих структуру печени. Первичный билиарный цирроз, как правило, является заболеванием людей старшего и среднего возраста, развивается преимущественно у женщин 40-60 лет.
В настоящее время, до конца не выявлены причины возникновения первичного билиарного цирроза печени. Известно, что определенную роль здесь играет наследственность, то есть генетическая предрасположенность, когда заболевание передается по родительской линии к детям. Развитие и появление заболевания также может быть связано с целиакией – хроническим заболеванием тонкого кишечника, при непереносимостью белка (глютена), содержащегося в злаковых культурах (рожь, пшеница, ячмень, овес); ревматоидным артритом — аутоиммунным воспалительным повреждением крупных и мелких суставов.
На различных стадиях: разные симптомы билиарного цирроза. Симптомы начальной стадии — это ярко выраженная слабость, возникающий зуд, потемнение кожи, бляшки на веках, увеличенная селезенка. Симптомы развернутой стадии: прогрессирующая боль в мышцах, отсутствие аппетита, сильное похудение; усиление кожного зуда; размер селезенки и печени значительно увеличивается; возможны кровотечения. У вторичного билиарного цирроза такие симптомы: кожных зуд уже на клинической стадии; боли в правом подреберье; интенсивная желтуха; рост температуры, потливость, озноб; печень и селезенка увеличены и болезненны; печеночно-клеточная недостаточность, что уже является признаком цирроза печени.
Главным фактором успешного лечения билиарного цирроза – является качественная и своевременная диагностика. На этапе диагностики изучаются анализы крови, мочи, а также материал, взятый при биопсии. Проводятся УЗИ, инфузионная холангиография, эзофагогастродуоденоскопия, эндоскопическая ретроградная панкреатохолангиография, пункционная биопсия печени радиоизотопная гепатография. Лечение — медикаментозное, в зависимости от ситуации. При вторичном билиарном циррозе рекомендуется также диета со снижением употребления соли. Прогнозы при лечении значительно более позитивные при выявлении заболевания на ранней стадии. Сравнивая сегодняшнюю ситуацию с предшествующими десятилетиями – есть значительный прогресс в диагностике и в появлении эффективных методов лечения. Недавнее исследование показало, что среди пациентов лечившихся новыми препаратами выживаемость значительно повысилась. Что свидетельствует в сторону самого оптимистичного прогноза.
Презентация Тема:

– это хронический прогрессирующий процесс в печени, характеризующийся значительным снижением количества функционирующих гепатоцитов, нарастанием фиброза, перестройкой нормальной структуры печени и развитием печёночной недостаточности и портальной гипертензии.


Причины развития соответствуют причинам хронического гепатита.
Также цирроз печени может сформироваться на фоне:
1.Обструкции желчных путей, и внутри- и внепечёночных.(врождённые пороки развития желчевыводящих путей).
2.На фоне длительного венозного застоя в печени при хронической сердечной недостаточности(кардиальный цирроз печени).

Основным фактором является гибель печёночных клеток. На месте погибших клеток образуются рубцы и нарушается ток крови в дольки.
Продукты распада клеток стимулируют воспалительную реакцию. В результате нарушаются все функции печени и кровоснабжения печёночных клеток, так как плотная соединительная ткань механически сдавливает сосуды печени, в результате начинает развиваться синдром портальной гипертензии.


1. по этиологии:
-вирусный
-алкогольный
-аутоиммунный
-токсический
-генетический
-кардиальный
-холестатический

2. стадии портальной гипертензии:
-стадия компенсации
-начальной декомпенсации
-выраженной декомпенсации
3. стадии печёночной недостаточности:
-компенсированная
-субкомпенсированная
-декомпенсированная(вплоть до развития печёночной комы).
Cлайд 1
Cлайд 2
 Цирроз печени – это хронический прогрессирующий процесс в печени, характеризующийся значительным снижением количества функционирующих гепатоцитов, нарастанием фиброза, перестройкой нормальной структуры печени и развитием печёночной недостаточности и портальной гипертензии.
Цирроз печени – это хронический прогрессирующий процесс в печени, характеризующийся значительным снижением количества функционирующих гепатоцитов, нарастанием фиброза, перестройкой нормальной структуры печени и развитием печёночной недостаточности и портальной гипертензии.
Cлайд 3

Cлайд 4
 Этиология. Причины развития соответствуют причинам хронического гепатита. Также цирроз печени может сформироваться на фоне: 1.Обструкции желчных путей, и внутри- и внепечёночных.(врождённые пороки развития желчевыводящих путей). 2.На фоне длительного венозного застоя в печени при хронической сердечной недостаточности(кардиальный цирроз печени).
Этиология. Причины развития соответствуют причинам хронического гепатита. Также цирроз печени может сформироваться на фоне: 1.Обструкции желчных путей, и внутри- и внепечёночных.(врождённые пороки развития желчевыводящих путей). 2.На фоне длительного венозного застоя в печени при хронической сердечной недостаточности(кардиальный цирроз печени).
Cлайд 5
 Патогенез. Основным фактором является гибель печёночных клеток. На месте погибших клеток образуются рубцы и нарушается ток крови в дольки. Продукты распада клеток стимулируют воспалительную реакцию. В результате нарушаются все функции печени и кровоснабжения печёночных клеток, так как плотная соединительная ткань механически сдавливает сосуды печени, в результате начинает развиваться синдром портальной гипертензии.
Патогенез. Основным фактором является гибель печёночных клеток. На месте погибших клеток образуются рубцы и нарушается ток крови в дольки. Продукты распада клеток стимулируют воспалительную реакцию. В результате нарушаются все функции печени и кровоснабжения печёночных клеток, так как плотная соединительная ткань механически сдавливает сосуды печени, в результате начинает развиваться синдром портальной гипертензии.
Cлайд 6
 Вначале затрудняется венозный кровоток в самой печени, затем происходит венозный застой и варикозное расширение вен пищевода, кишечника, прямой кишки и передней брюшной стенки. Впоследствии начинает развиваться асцит и как осложнение – кровотечение из варикозно расширенных вен.
Вначале затрудняется венозный кровоток в самой печени, затем происходит венозный застой и варикозное расширение вен пищевода, кишечника, прямой кишки и передней брюшной стенки. Впоследствии начинает развиваться асцит и как осложнение – кровотечение из варикозно расширенных вен.
Cлайд 7
 Классификация циррозов: 1. по этиологии: -вирусный -алкогольный -аутоиммунный -токсический -генетический -кардиальный -холестатический
Классификация циррозов: 1. по этиологии: -вирусный -алкогольный -аутоиммунный -токсический -генетический -кардиальный -холестатический
Cлайд 8
 2. стадии портальной гипертензии: -стадия компенсации -начальной декомпенсации -выраженной декомпенсации 3. стадии печёночной недостаточности: -компенсированная -субкомпенсированная -декомпенсированная(вплоть до развития печёночной комы).
2. стадии портальной гипертензии: -стадия компенсации -начальной декомпенсации -выраженной декомпенсации 3. стадии печёночной недостаточности: -компенсированная -субкомпенсированная -декомпенсированная(вплоть до развития печёночной комы).
Cлайд 9
 4. Активность процесса: -активная фаза -ремиссия 5. течение процесса: -медленно прогрессирующее -быстро прогрессирующее -стабильное
4. Активность процесса: -активная фаза -ремиссия 5. течение процесса: -медленно прогрессирующее -быстро прогрессирующее -стабильное
Cлайд 10
 Клиника. Зависит от этиологии, от степени нарушения функции печени и выраженности синдромов портальной гипертензии и печёночной недостаточности. Жалобы: на боли в правом подреберье и подложечной области, усиливающиеся после еды(жирной, острой) и физических нагрузок. Тошнота, периодическая рвота, чувство сухости и горечи во рту, общая слабость, утомляемость, раздражительность, кожный зуд, похудание. У женщин – нарушение менструального цикла. У мужчин – нарушение потенции.
Клиника. Зависит от этиологии, от степени нарушения функции печени и выраженности синдромов портальной гипертензии и печёночной недостаточности. Жалобы: на боли в правом подреберье и подложечной области, усиливающиеся после еды(жирной, острой) и физических нагрузок. Тошнота, периодическая рвота, чувство сухости и горечи во рту, общая слабость, утомляемость, раздражительность, кожный зуд, похудание. У женщин – нарушение менструального цикла. У мужчин – нарушение потенции.
Cлайд 11
 Объективно: исхудание, вплоть до истощения, атрофия мускулатуры, кожа желтушно-бледная, сухая. Может быть расширение вен передней брюшной стенки, увеличение живота, выпячивание пупка, отёки нижних конечностей. Сердцебиение, глухость сердечных тонов, аритмия, одышка, повышение артериального давления. На фоне цирроза печени развивается хронический гастрит, язвенная болезнь, сахарный диабет, нарушается функция половых желез, надпочечников и развивается токсическая энцефалопатия. Она проявляется нарушением сна, головными болями, снижением памяти, дрожанием пальцев рук, апатией. Печень при пальпации плотная, увеличена в размерах, с острым краем. На поздних стадиях цирроза может быть уменьшена в размерах.
Объективно: исхудание, вплоть до истощения, атрофия мускулатуры, кожа желтушно-бледная, сухая. Может быть расширение вен передней брюшной стенки, увеличение живота, выпячивание пупка, отёки нижних конечностей. Сердцебиение, глухость сердечных тонов, аритмия, одышка, повышение артериального давления. На фоне цирроза печени развивается хронический гастрит, язвенная болезнь, сахарный диабет, нарушается функция половых желез, надпочечников и развивается токсическая энцефалопатия. Она проявляется нарушением сна, головными болями, снижением памяти, дрожанием пальцев рук, апатией. Печень при пальпации плотная, увеличена в размерах, с острым краем. На поздних стадиях цирроза может быть уменьшена в размерах.
Cлайд 12
 Часто при циррозе развиваются осложнения: кровотечения из расширенных вен пищевода, или геморроидальных узлов. развитие печеночной недостаточности с исходом в печеночную кому. вторичная бактериальная инфекция (тяжелая пневмония, сепсис, перитонит). переход цирроза печени в рак.
Часто при циррозе развиваются осложнения: кровотечения из расширенных вен пищевода, или геморроидальных узлов. развитие печеночной недостаточности с исходом в печеночную кому. вторичная бактериальная инфекция (тяжелая пневмония, сепсис, перитонит). переход цирроза печени в рак.
Cлайд 13
 Диагностика цирроза печени: ОАК – анемия, тромбоцитопения, лейкопения, увеличение СОЭ. ОАМ – протеинурия, микрогематурия, билирубин в моче. Иммунологический анализ.
Диагностика цирроза печени: ОАК – анемия, тромбоцитопения, лейкопения, увеличение СОЭ. ОАМ – протеинурия, микрогематурия, билирубин в моче. Иммунологический анализ.
Cлайд 14
 4. Маркёры вирусной инфекции. 5. Биохимическое исследование крови – гипербилирубинемия, диспротеинемия, за счет увеличения количества глобулинов. Повышение уровня осадочных проб – сулемовая, тимоловая. Повышение уровня трансаминаз – Ал-Ат, Ас-Ат, и щелочной фосфатазы.
4. Маркёры вирусной инфекции. 5. Биохимическое исследование крови – гипербилирубинемия, диспротеинемия, за счет увеличения количества глобулинов. Повышение уровня осадочных проб – сулемовая, тимоловая. Повышение уровня трансаминаз – Ал-Ат, Ас-Ат, и щелочной фосфатазы.
Cлайд 15
 Инструментальные исследования: УЗИ печени и желчного пузыря(выявляется неравномерность ткани печени, увеличение размеров). Компьютерная томография органов брюшной полости. Гастроскопия. Колоноскопия.
Инструментальные исследования: УЗИ печени и желчного пузыря(выявляется неравномерность ткани печени, увеличение размеров). Компьютерная томография органов брюшной полости. Гастроскопия. Колоноскопия.
Cлайд 16
 Пункционная биопсия печени с последующим гистологическим исследованием, может проводиться во время лапароскопии или чрезкожно. Позволяет судить об активности процесса и является важным дифференциальным критерием для отличия хронического гепатита от цирроза печени.
Пункционная биопсия печени с последующим гистологическим исследованием, может проводиться во время лапароскопии или чрезкожно. Позволяет судить об активности процесса и является важным дифференциальным критерием для отличия хронического гепатита от цирроза печени.
Cлайд 17
 Лечение: Лечебный режим. Исключается работа с физическими и психоэмоциональными нагрузками. Показан кратковременный отдых в течении дня. Исключаются гепатотоксические препараты, физиолечение и бальниолечение. В период обострения – постельный режим.
Лечение: Лечебный режим. Исключается работа с физическими и психоэмоциональными нагрузками. Показан кратковременный отдых в течении дня. Исключаются гепатотоксические препараты, физиолечение и бальниолечение. В период обострения – постельный режим.
Cлайд 18
 2. Лечебное питание – диета № 5. Исключаются: жирные сорта мяса и рыбы, жареные блюда, копчености, солёные и острые закуски, бобовые, щавель, шпинат, свежие фрукты, крепкий кофе, алкоголь, газированные напитки.
2. Лечебное питание – диета № 5. Исключаются: жирные сорта мяса и рыбы, жареные блюда, копчености, солёные и острые закуски, бобовые, щавель, шпинат, свежие фрукты, крепкий кофе, алкоголь, газированные напитки.
Cлайд 19
 3. Противовирусное лечение: проводиться при гепатите в фазу размножения вируса и предупреждает развитие цирроза и рака печени. Интерфероны в течении 6 месяцев (Интерферон А, Велферон, Роферон).
3. Противовирусное лечение: проводиться при гепатите в фазу размножения вируса и предупреждает развитие цирроза и рака печени. Интерфероны в течении 6 месяцев (Интерферон А, Велферон, Роферон).
Cлайд 20
 4. Патогенетическое лечение: кортикостероиды, цитостатики. 5. Иммуномоделирующая терапия оказывает стимулирующее и нормализующее действие на иммунную систему: Тималин, Д-пенициллин, Тимоген, Т-активин.
4. Патогенетическое лечение: кортикостероиды, цитостатики. 5. Иммуномоделирующая терапия оказывает стимулирующее и нормализующее действие на иммунную систему: Тималин, Д-пенициллин, Тимоген, Т-активин.